Difference between revisions of "Okklusion und Haltung"
| Line 20: | Line 20: | ||
Und dazu gibt es nichts zu sagen, denn niemand kann eine anatomisch-funktionelle Korrelation zwischen den vestibulären Systemen, dem Kleinhirn, dem Trigeminus und dem peripheren neuromotorischen System leugnen. Dies ist keine Meinung, sondern eine nachgewiesene wissenschaftliche Beobachtung, die bereits an anderer Stelle in Masticationpedia berichtet wurde.<center> | Und dazu gibt es nichts zu sagen, denn niemand kann eine anatomisch-funktionelle Korrelation zwischen den vestibulären Systemen, dem Kleinhirn, dem Trigeminus und dem peripheren neuromotorischen System leugnen. Dies ist keine Meinung, sondern eine nachgewiesene wissenschaftliche Beobachtung, die bereits an anderer Stelle in Masticationpedia berichtet wurde.<center> | ||
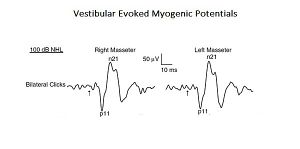
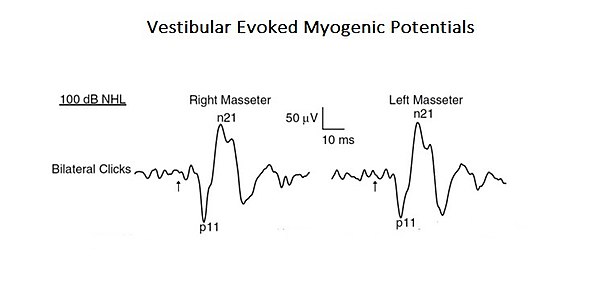
[[File:VEMP.jpg|Abbildung 1: Vestibula evozierte myogene Potenziale (siehe Kapitel „[[Komplexe Systeme]]“)|center]] | [[File:VEMP.jpg|Abbildung 1: Vestibula evozierte myogene Potenziale (siehe Kapitel „[[Komplexe Systeme]]“)|center]]Abbildung 1: Vestibula evozierte myogene Potenziale (siehe Kapitel „[[Komplexe Systeme]]“) | ||
</center> | </center> | ||
VEMPs, | Ein Beweis dafür sind VEMPs, übersetzt in Myogen Vestibular Evozierte Potenziale. Akustische Reize können EMG-Reflexreaktionen im Kaumuskel hervorrufen, die als Vestibular Evoked Myogenic Potentials (VEMPs) bezeichnet werden. Obwohl diese Ergebnisse zuvor auf die Aktivierung von Cochlea-Rezeptoren (Hochintensitätsschallrezeptoren) zurückgeführt wurden, könnten diese auch Vestibularrezeptoren aktivieren. Da anatomische und physiologische Studien sowohl bei Tieren als auch beim Menschen gezeigt haben, dass die Massetermuskeln ein Ziel für vestibuläre Eingaben sind, haben die Autoren dieser Studie den vestibulären Beitrag für Masseterreflexe neu bewertet. Dies ist ein typisches Beispiel für ein „komplexes System“ auf Basisebene, da es nur aus zwei kranialen Nervensystemen besteht, diese aber gleichzeitig durch die Aktivierung monosynaptischer und polysynaptischer Schaltkreise interagieren (Abbildung 1).</blockquote> | ||
==== | ==== Kiefergelenksstörungen und Haltung ==== | ||
Es wurde gezeigt, dass Veränderungen im Kiefergelenk (TMJ) direkte Auswirkungen auf die Muskelaktivität in Bezug auf Haltung, Stabilität und körperliche Leistungsfähigkeit haben können. <ref name=":2" /><ref>Moon H.J., Lee Y.K. The relationship between dental occlusion/temporomandibular joint status and general body health: Part 1. Dental occlusion and TMJ status exert an influence on general body health. J. Altern. Complement. Med. 2011;17:[tel:995–1000 995–1000]. doi: 10.1089/acm.2010.0739.</ref><ref>Souza J.A., Pasinato F., Correa E.A., da Silva A.M. Global body posture and plantar pressure distribution in individuals with and without temporomandibular disorder: A preliminary study. J. Manip. Physiol. Ther. 2014;37:407–414.</ref> Allerdings mangelt es an hochwertigen Studien, die fortschrittliche Messwerkzeuge verwenden, um das untersuchte Phänomen besser zu verstehen.<ref>Ferrillo M., Marotta N., Giudice A., Calafiore D., Curci C., Fortunato L., Ammendolia A., de Sire A. Effects of occlusal splints on spinal posture in patients with temporomandibular disorders: A systematic review. Healthcare. 2022;10:739. doi: 10.3390/healthcare10040739.</ref> Die Studienautoren bewerteten die Auswirkungen von Kauanomalien auf die posturale Kontrolle und konzentrierten sich darauf, Personen mit spezifischen Fehlstellungen zu untersuchen, die die anteroposteriore Position des Unterkiefers bestimmen. Laut einigen Forschern kann eine Fehlstellung, ähnlich wie eine TMD, das osteoartikuläre System des gesamten Körpers beeinträchtigen und zu einer anhaltenden Schmerzquelle werden sowie die Entwicklung und das chronisch werden einiger Haltungsfehler begünstigen. Laut den zitierten Autoren können okklusale Störungen zu einer veränderten Stimulation der parodontalen Propriozeptoren führen, was zu Veränderungen in der Spannung der Nackenmuskulatur und der posturalen Muskulatur sowie zu Veränderungen in der Kopfposition führt, gefolgt von kompensatorischen Veränderungen in den anatomischen Regionen in ihrer unmittelbaren Nähe. Im Laufe der Zeit kann sich dies auf die Haltung, die Position des Schwerpunkts oder den Fußkontakt mit dem Boden auswirken.<ref name=":0" /><ref name=":11" /><ref name=":12" /><ref>Saccucci M., Tettamanti L., Mummolo S., Polimeni A., Festa F., Tecco S. Scoliosis and dental occlusion: A review of the literature. Scoliosis. 2011;6:1–15. doi: 10.1186/1748-7161-6-15. </ref><ref>Sforza C., Tartaglia G.M., Solimene U., Morgan V., Kaspranskiy R.R., Ferrario V.F. Occlusion, sternocleidomastoid muscle activity, and body sway: A pilot study in male astronauts. Cranio. 2006;24:43–49. doi: 10.1179/crn.2006.008</ref> | |||
<blockquote>[[File:Question 2.jpg|left|50x50px]]Das könnte auch wahr sein, aber gleichzeitig sollte es nachweisbar sein, um diagnostische Fehler zu vermeiden, wie den, den wir im Abschnitt über 'Okklusion und Haltung' präsentieren werden. Tatsächlich berichtete der Patient, den wir ausschließlich vorstellen werden, über eine Kaustörung, die kontinuierliche rehabilitative Rekonstruktionen durch seinen Zahnarzt erforderte. Wie können wir diese okklusale Störung auf neuro-motorischer Ebene nachweisen, sodass sie auch das vestibuläre System, das Kleinhirn und andere Hirnzentren beeinflussen kann? | |||
<blockquote>[[File:Question 2.jpg|left|50x50px]] | |||
<center> | <center> | ||
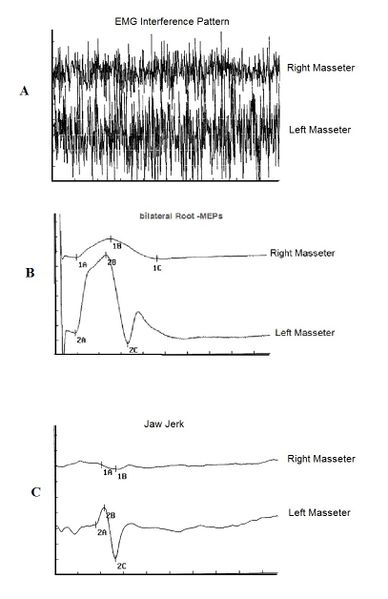
[[File:Pz.Arc006.jpg|599x599px|'''Figure 2:'''Trigeminal electrophysiological responses.|center]]''' | [[File:Pz.Arc006.jpg|599x599px|'''Figure 2:'''Trigeminal electrophysiological responses.|center]]'''Abbildung 2:''' Trigeminale elektrophysiologische Reaktionen. | ||
</center> | </center> | ||
Angesichts einer deutlichen Asymmetrie wie der in Abbildung 2 gezeigten können wir sicherlich nicht eine trigeminale Störung leugnen, die oft mit einer Malokklusion in Verbindung steht. In Abbildung 2A sehen wir eine leichte Asymmetrie der interferentiellen EMG-Spur zwischen dem rechten und linken Masseter sowie die MEPs des trigeminalen Wurzels (Abbildung 2B) sowie das Fehlen des Aktionspotenzials auf dem rechten Masseter in den mandibulären Reflexantworten (Abbildung 2C). Wie wir in den Kapiteln über diesen Patienten sehen werden, haben diese abnormalen trigeminalen elektrophysiologischen Reaktionen nichts mit okklusalen Störungen zu tun, geschweige denn mit Haltungsstörungen.</blockquote>Dennoch besteht noch eine Lücke im wissenschaftlichen Wissen über die Beziehung zwischen der Schädel-Gesichts-Struktur und der spinalen Haltungskontrolle bei Patienten mit Malokklusion. Darüber hinaus zeigen die verfügbaren Dokumente Probleme im Zusammenhang mit der geringen Anzahl von Probanden, der geringen Anzahl getesteter Parameter oder der Auswahl zuverlässiger Messinstrumente. <ref name=":8" /><ref>Michelotti A., Buonocore G., Manzo P., Pellegrino G., Farella M. Dental occlusion and posture: An overview. Prog. Orthod. 2011;12:53–58. doi: 10.1016/j.pio.2010.09.010. </ref><ref>Ishizawa T., Xu H., Onodera K., Ooya K. Weight distributions on soles of feet in the primary and early permanent dentition with normal occlusion. J. Clin. Pediatr. Dent. 2005;30:165–168. doi: 10.17796/jcpd.30.2.8x4727137678061m.</ref> | |||
Malokklusion, auf die sich diese Studien konzentrieren, kann auf Abnormalitäten in der Struktur und Ausrichtung der Knochen des Kiefers und des Unterkiefers zueinander oder auf eine abnormale Anordnung der Zahnbögen zurückzuführen sein. | |||
==== | ==== Bruxismus und Haltung ==== | ||
Angle suggested a classification of occlusion and malocclusion based on the anteroposterior position of the first molar and the position of the canines.<ref>Bernabé E., Sheiham A., de Oliveira C.M. Condition-specific impacts on quality of life attributed to malocclusion by adolescents with normal occlusion and Class I, II and III malocclusion. Angle Orthod. 2008;78:977–982. doi: 10.2319/091707-444.1</ref><ref name=":13">Okeson J.P. Management of Temporomandibular Disorders and Occlusion.Mosby; Maryland Heights, MO, USA: 2019.</ref>Malocclusion is often a congenital condition, resulting from hereditary or environmental factors. It is also caused by local factors, such as an abnormal pattern of breathing or postural defects, as well as oral parafunctions such as nail biting or teeth grinding (bruxism).<ref name=":13" />According to Lombardo's analyses, occlusal anomalies occur on average in 56% of the general population.<ref name=":14">Lombardo G., Vena F., Negr P., Pagano S., Barilotti C., Paglia L., Colombo S., Orso M., Cianetti S. Worldwide prevalence of malocclusion in the different stages of dentition: A systematic review and meta-analysis. Eur. J. Paediatr. Dent. 2020;21:115–122.</ref> Their prevalence increases with age. Given their increasing prevalence in later age groups and the consequences they entail, it is reasonable to expect a large number of adult patients who will require complex and expensive multidisciplinary treatment.<ref name=":14" /><ref>Kawala B., Szumielewicz M., Kozanecka A. Are orthodontists still needed? Epidemiology of malocclusion among polish children and teenagers in last 15 years. Dent. Med. Probl. 2009;46:273–278</ref> | Angle suggested a classification of occlusion and malocclusion based on the anteroposterior position of the first molar and the position of the canines.<ref>Bernabé E., Sheiham A., de Oliveira C.M. Condition-specific impacts on quality of life attributed to malocclusion by adolescents with normal occlusion and Class I, II and III malocclusion. Angle Orthod. 2008;78:977–982. doi: 10.2319/091707-444.1</ref><ref name=":13">Okeson J.P. Management of Temporomandibular Disorders and Occlusion.Mosby; Maryland Heights, MO, USA: 2019.</ref>Malocclusion is often a congenital condition, resulting from hereditary or environmental factors. It is also caused by local factors, such as an abnormal pattern of breathing or postural defects, as well as oral parafunctions such as nail biting or teeth grinding (bruxism).<ref name=":13" />According to Lombardo's analyses, occlusal anomalies occur on average in 56% of the general population.<ref name=":14">Lombardo G., Vena F., Negr P., Pagano S., Barilotti C., Paglia L., Colombo S., Orso M., Cianetti S. Worldwide prevalence of malocclusion in the different stages of dentition: A systematic review and meta-analysis. Eur. J. Paediatr. Dent. 2020;21:115–122.</ref> Their prevalence increases with age. Given their increasing prevalence in later age groups and the consequences they entail, it is reasonable to expect a large number of adult patients who will require complex and expensive multidisciplinary treatment.<ref name=":14" /><ref>Kawala B., Szumielewicz M., Kozanecka A. Are orthodontists still needed? Epidemiology of malocclusion among polish children and teenagers in last 15 years. Dent. Med. Probl. 2009;46:273–278</ref> | ||
Revision as of 12:04, 18 March 2024
Okklusion und Haltung
Zusammenfassung
In diesem Abschnitt von Masticationpedia werden wir uns mit einem viel diskutierten Thema auf dem Gebiet der prothetischen Rehabilitation und der Diagnose von Orofazialstörungen, einschließlich Kiefergelenksdysfunktionen, befassen. Wie wir sehen werden, gibt es eine Linie zwischen Befürwortern der Korrelation zwischen Haltung und dem Trigeminussystem und denen, die die Korrelation ablehnen. Um diese Korrelation zu bestätigen oder zu leugnen, würde es ausreichen, die Aufmerksamkeit auf die VEMPs (myogene vestibulär evozierte Potenziale) zu richten, um das neuronale Synergismus zu verstehen. Es wäre jedoch notwendig, gleichermaßen auf die synaptischen Modulationen zu achten, die bei diesem Phänomen auftreten, um zu verstehen, wie viel wir immer noch über die oben genannte trigeminale/vestibuläre Korrelation wissen. Denken Sie nur an den Rolleneffekt und bewerten Sie die durch Klick ausgelösten zervikalen vestibulären myogenen Potenziale (VEMPs) während der visuellen Rollbewegung, die eine illusorische Empfindung der Selbstbewegung (d. h. Vektion) hervorrief. Während der Vektion gibt es eine Zunahme der cVEMP-Amplitude, die positiv mit subjektiven Berichten über die Stärke der Vektion korreliert ist. Die experimentelle Schlussfolgerung ist daher, dass die einfache subjektive Empfindung der Abschnittsfähigkeit in der Lage ist, die Antwort der VEMPs zu modulieren, und dass dieses höhere kortikale Phänomen sich auch auf kurzzeitige vestibulospinale Reaktionen auswirken kann. Unabhängig davon, wer im Laufe der Zeit Recht haben wird, muss man immer sehr vorsichtig sein bei der Bewertung der von Patienten berichteten Symptome und klinischen Anzeichen und sich nicht von mehr oder weniger modischen Axiomen beeinflussen lassen, die sogar schwerwiegende Fehler in der Differentialdiagnose verursachen können, wie im klinischen Fall, den wir unten vorstellen werden.
Einführung
Als Einführung in den Abschnitt der Kapitel über "Okklusion und Haltung" können wir teilweise eine prägnante Einführung von Monika Nowak et al.[1] anführen, auf die wir die ersten konzeptuellen Reflexionen unseres nachdenklichen Linus anführen werden.
"Haltung wird als die Position des menschlichen Körpers und seine Orientierung im Raum verstanden, die die Analyse und Integration von Reizen aus drei Systemen erfordert: Sehen, vestibulär und Propriozeption. [2][3] Im Laufe der Jahre wurden zahlreiche Beobachtungen zu den Faktoren gemacht, die die posturale Stabilität beeinflussen. [4][5][6][7][8] Die Rolle des kraniomandibulären Systems wird nun zunehmend im Zusammenhang damit analysiert. [9][10][11][12] Viele Theorien versuchen, die Verbindung zwischen dem Kauorgan und der Haltung zu erklären, darunter myofasziale Ketten, Aktivierung oder Deaktivierung des Trigeminusnervs und die anschließende Interaktion im Hirnstamm. [13][14][15] Dies ist jedoch ein umstrittenes Thema in der wissenschaftlichen Gemeinschaft. Es gibt sowohl Beweise, die diese Beziehung unterstützen, als auch solche, [16][17][18][19][20][21] die sie ablehnen. [22][23][24][25]
Inhalt, der die Korrelation unterstützt
ChatGPT
Die Autoren der wissenschaftlichen Berichte, die die Zusammenhänge zwischen den betreffenden Systemen erkennen, geben zwei Hinweise auf mögliche Wechselwirkungen. Der erste, also aufsteigende Störungen, bezieht sich auf die Situation, in der eine schlechte Haltung und Störungen der peripheren Strukturen (z. B. der unteren Extremitäten) durch myofasziale neuromotorische Aktivitäten und die Dura mater die kraniomandibulären Strukturen funktional beeinflussen. Umgekehrt liegt eine Kette von absteigenden Störungen vor, wenn Anomalien der kraniomandibulären Region die Haltung und Körperbereiche, die weiter distal liegen, einschließlich des Beckens und der unteren Extremitäten, beeinträchtigen.[13][26][27][28]
Und dazu gibt es nichts zu sagen, denn niemand kann eine anatomisch-funktionelle Korrelation zwischen den vestibulären Systemen, dem Kleinhirn, dem Trigeminus und dem peripheren neuromotorischen System leugnen. Dies ist keine Meinung, sondern eine nachgewiesene wissenschaftliche Beobachtung, die bereits an anderer Stelle in Masticationpedia berichtet wurde.
Abbildung 1: Vestibula evozierte myogene Potenziale (siehe Kapitel „Komplexe Systeme“) Ein Beweis dafür sind VEMPs, übersetzt in Myogen Vestibular Evozierte Potenziale. Akustische Reize können EMG-Reflexreaktionen im Kaumuskel hervorrufen, die als Vestibular Evoked Myogenic Potentials (VEMPs) bezeichnet werden. Obwohl diese Ergebnisse zuvor auf die Aktivierung von Cochlea-Rezeptoren (Hochintensitätsschallrezeptoren) zurückgeführt wurden, könnten diese auch Vestibularrezeptoren aktivieren. Da anatomische und physiologische Studien sowohl bei Tieren als auch beim Menschen gezeigt haben, dass die Massetermuskeln ein Ziel für vestibuläre Eingaben sind, haben die Autoren dieser Studie den vestibulären Beitrag für Masseterreflexe neu bewertet. Dies ist ein typisches Beispiel für ein „komplexes System“ auf Basisebene, da es nur aus zwei kranialen Nervensystemen besteht, diese aber gleichzeitig durch die Aktivierung monosynaptischer und polysynaptischer Schaltkreise interagieren (Abbildung 1).
Kiefergelenksstörungen und Haltung
Es wurde gezeigt, dass Veränderungen im Kiefergelenk (TMJ) direkte Auswirkungen auf die Muskelaktivität in Bezug auf Haltung, Stabilität und körperliche Leistungsfähigkeit haben können. [17][29][30] Allerdings mangelt es an hochwertigen Studien, die fortschrittliche Messwerkzeuge verwenden, um das untersuchte Phänomen besser zu verstehen.[31] Die Studienautoren bewerteten die Auswirkungen von Kauanomalien auf die posturale Kontrolle und konzentrierten sich darauf, Personen mit spezifischen Fehlstellungen zu untersuchen, die die anteroposteriore Position des Unterkiefers bestimmen. Laut einigen Forschern kann eine Fehlstellung, ähnlich wie eine TMD, das osteoartikuläre System des gesamten Körpers beeinträchtigen und zu einer anhaltenden Schmerzquelle werden sowie die Entwicklung und das chronisch werden einiger Haltungsfehler begünstigen. Laut den zitierten Autoren können okklusale Störungen zu einer veränderten Stimulation der parodontalen Propriozeptoren führen, was zu Veränderungen in der Spannung der Nackenmuskulatur und der posturalen Muskulatur sowie zu Veränderungen in der Kopfposition führt, gefolgt von kompensatorischen Veränderungen in den anatomischen Regionen in ihrer unmittelbaren Nähe. Im Laufe der Zeit kann sich dies auf die Haltung, die Position des Schwerpunkts oder den Fußkontakt mit dem Boden auswirken.[13][26][27][32][33]
Das könnte auch wahr sein, aber gleichzeitig sollte es nachweisbar sein, um diagnostische Fehler zu vermeiden, wie den, den wir im Abschnitt über 'Okklusion und Haltung' präsentieren werden. Tatsächlich berichtete der Patient, den wir ausschließlich vorstellen werden, über eine Kaustörung, die kontinuierliche rehabilitative Rekonstruktionen durch seinen Zahnarzt erforderte. Wie können wir diese okklusale Störung auf neuro-motorischer Ebene nachweisen, sodass sie auch das vestibuläre System, das Kleinhirn und andere Hirnzentren beeinflussen kann?
Abbildung 2: Trigeminale elektrophysiologische Reaktionen.
Angesichts einer deutlichen Asymmetrie wie der in Abbildung 2 gezeigten können wir sicherlich nicht eine trigeminale Störung leugnen, die oft mit einer Malokklusion in Verbindung steht. In Abbildung 2A sehen wir eine leichte Asymmetrie der interferentiellen EMG-Spur zwischen dem rechten und linken Masseter sowie die MEPs des trigeminalen Wurzels (Abbildung 2B) sowie das Fehlen des Aktionspotenzials auf dem rechten Masseter in den mandibulären Reflexantworten (Abbildung 2C). Wie wir in den Kapiteln über diesen Patienten sehen werden, haben diese abnormalen trigeminalen elektrophysiologischen Reaktionen nichts mit okklusalen Störungen zu tun, geschweige denn mit Haltungsstörungen.
Dennoch besteht noch eine Lücke im wissenschaftlichen Wissen über die Beziehung zwischen der Schädel-Gesichts-Struktur und der spinalen Haltungskontrolle bei Patienten mit Malokklusion. Darüber hinaus zeigen die verfügbaren Dokumente Probleme im Zusammenhang mit der geringen Anzahl von Probanden, der geringen Anzahl getesteter Parameter oder der Auswahl zuverlässiger Messinstrumente. [23][34][35]
Malokklusion, auf die sich diese Studien konzentrieren, kann auf Abnormalitäten in der Struktur und Ausrichtung der Knochen des Kiefers und des Unterkiefers zueinander oder auf eine abnormale Anordnung der Zahnbögen zurückzuführen sein.
Bruxismus und Haltung
Angle suggested a classification of occlusion and malocclusion based on the anteroposterior position of the first molar and the position of the canines.[36][37]Malocclusion is often a congenital condition, resulting from hereditary or environmental factors. It is also caused by local factors, such as an abnormal pattern of breathing or postural defects, as well as oral parafunctions such as nail biting or teeth grinding (bruxism).[37]According to Lombardo's analyses, occlusal anomalies occur on average in 56% of the general population.[38] Their prevalence increases with age. Given their increasing prevalence in later age groups and the consequences they entail, it is reasonable to expect a large number of adult patients who will require complex and expensive multidisciplinary treatment.[38][39]
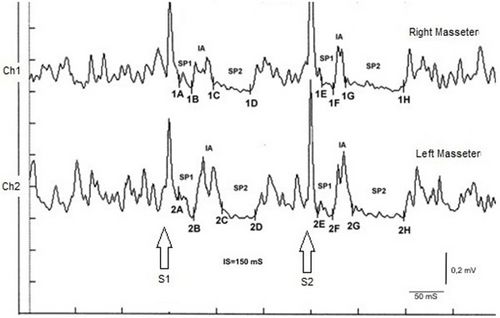
Regarding bruxism[37] we certainly cannot speak of scientific certainties or take into consideration the incidence of bruxism in the population because, as described in the specific chapter concerning our patient 'Bruxer', he had a perfect occlusion and neuromuscular responses apparently up to standard if it hadn't been for the study of the case and have highlighted a neuronal hyperexcitability with the test of the rcMIR masseter inhibitory recovery cycle (Figure 3).
Figura 3: rcMIR in brusiste patient Although the patient was in a state of neuronal hyperexcitability which affected the entire left leg with stiffness of the upper limbs, he never accused postural problems. With this we want to underline that although there are correlations between different cerebral association areas such as the vestibular, the trigeminal, the midbrain and so on, this does not give the clinician the right to base the diagnosis on these certainties. As, of course, we will repeat repeatedly throughout the 'Normal Science' section to justify the next section which will focus on the aspect of the anomalies and therefore the crisis of the paradigm.
Given the high proportion of patients with malocclusions [20][21] and the conflicting reports of these reports, [16][17][18][19][20][21][22][23][24][25] the need for further knowledge and analysis of individual malocclusions and associated musculoskeletal abnormalities under dynamic and static conditions is reasonable. There is still a lack of research on the effect of occlusion on postural stability and plantar pressure distribution during standing and walking in the same group of adults with Angle Class I, II, and III.
Contents to refute the correlation
As far as the authors contesting the correlation between occlusion and posture are concerned, we can report the results of Giuseppe Perinetti et al.[23] of 122 subjects, including 86 males and 36 females (age range 10.8 to 16.3 years) who tested negative for temporomandibular disorders or other conditions affecting the stomatognathic systems, with the exception of malocclusion. An assessment of dental occlusion included dentition stage, molar class, overjet, overbite, anterior and posterior crossbite, scissor bite, mandibular crowding, and dental midline deviation. Furthermore, body posture was recorded through static posturography using a vertical force platform. Recordings were performed under two conditions:
- mandibular rest position (RP)
- dental intercuspid position (ICP).
The conclusion was that all posturographic parameters showed great variability and were very similar between recording conditions. Furthermore, a limited number of weakly significant correlations, mainly for the overbite phase, were observed when using multivariate models.
The author's current findings were that regarding the use of posturography as a diagnostic aid for subjects affected by dental malocclusion, they do not support the existence of clinically relevant correlations between malocclusion typology and body posture.
Another interesting article in the group contesting the correlation comes from Benjamin Scharnweber et al.[24] examined 87 male subjects with a mean age of 25.23 ± 3.5 years (18 to 35 years). The dental models of the subjects were analyzed. Postural control and plantar pressure distribution were recorded from a weight bearing platform. Possible orthodontic and orthopedic influencing factors were determined from a medical history or questionnaire. All tests performed were randomized and repeated three times each for intercuspid position (ICP) and locked occlusion (BO).
In this study, the ICP occlusal position was found to increase body sway in the frontal (p ≤ 0.01) and sagittal (p ≤ 0.03) planes compared to the BO position, whereas all other 29 correlations were independent of position of the occlusion.
For both ICP or BO cases, angle therapy, midline shift, crossbite, or orthodontic therapy was found to have no influence on postural control or plantar pressure distribution (p > 0.05).
In conclusion, the author confirms that persistent dental parameters have no effect on postural sway. Furthermore, postural control and plantar pressure distribution were found to be independent postural criteria.
- ↑ Monika Nowak,,Joanna Golec, Aneta Wieczorek, and Piotr Golec. Is There a Correlation between Dental Occlusion, Postural Stability and Selected Gait Parameters in Adults? Int J Environ Res Public Health. 2023 Jan; 20(2): 1652. Published online 2023 Jan 16. doi: 10.3390/ijerph20021652. PMCID: PMC9862361. PMID: 36674407
- ↑ Guez G. The Posture. In: Kandel E., Schwartz J., editors. Principles of Neural Science. Elsevier; Amsterdam, The Netherlands: 1991. pp. 612–623.
- ↑ Czaprowski D., Stoliński L., Tyrakowski M., Kozinoga M., Kotwicki T. Non-structural misalignments of body posture in the sagittal plane. Scoliosis Spinal Disord. 2018;13:6. doi: 10.1186/s13013-018-0151-5.
- ↑ Iwanenko J., Gurfinkel V. Human postural control. Front. Neurosci. 2018;12:17.
- ↑ Guerraz M., Bronstein A.M. Ocular versus extraocular control of posture and equilibrium. Neurophysiol. Clin. 2008;38:391–398. doi: 10.1016/j.neucli.2008.09.007.
- ↑ Hamaoui A., Frianta Y., Le Bozec S. Does increased muscular tension along the torso impair postural equilibrium in a standing posture? Gait Posture. 2011;34:457–461. doi: 10.1016/j.gaitpost.2011.06.017.
- ↑ Kolar P., Sulc J., Kyncl M., Sanda J., Neuwirth J., Bokarius A.V., Kriz J., Kobesova A. Stabilizing function of the diaphragm: Dynamic MRI and synchronized spirometric assessment. J. Appl. Physiol. 2010;109:1064–1071. doi: 10.1152/japplphysiol.01216.2009.
- ↑ Szczygieł E., Fudacz N., Golec J., Golec E. The impact of the position of the head on the functioning of the human body: A systematic review. Int. J. Occup. Med. Environ. Health. 2020;33:559–568. doi: 10.13075/ijomeh.1896.01585.
- ↑ Tardieu C., Dumitrescu M., Giraudeau A., Blanc J.L., Cheynet F., Borel L. Dental occlusion and postural control in adults. Neurosci. Lett. 2009;450:221–224. doi: 10.1016/j.neulet.2008.12.005.
- ↑ Munhoz W.C., Hsing W.T. Interrelations between orthostatic postural deviations and subjects’ age, sex, malocclusion, and specific signs and symptoms of functional pathologies of the temporomandibular system: A preliminary correlation and regression study. Cranio. 2014;32:175–186. doi: 10.1179/0886963414Z.00000000031.
- ↑ Pérez-Belloso A.J., Coheña-Jiménez M., Cabrera-Domínguez M.E., Galan-González A.F., Domínguez-Reyes A., Pabón-Carrasco M. Influence of dental malocclusion on body posture and foot posture in children: A cross-sectional study. Healthcare. 2020;8:485. doi: 10.3390/healthcare8040485.
- ↑ Amaricai E., Onofrei R.R., Suciu O., Marcauteanu C., Stoica E.T., Negruțiu M.L., David V.L., Sinescu C. Do different dental conditions influence the static plantar pressure and stabilometry in young adults? PLoS ONE. 2020;15:e0228816. doi: 10.1371/journal.pone.0228816.
- ↑ 13.0 13.1 13.2 Cabrera-Domínguez M.E., Domínguez-Reyes A., Pabón-Carrasco M., Pérez-Belloso A.J., Coheña-Jiménez M., Galán-González A.F. Dental malocclusion and its relation to the podal system. Front. Pediatr. 2021;9:654229. doi: 10.3389/fped.2021.654229.
- ↑ Myers T. Anatomy Trains: Myofasziale Leitbahnen (für Manual- und Bewegungstherapeuten) Elsevier Health Sciences; Berlin, Germany: 2015.
- ↑ Pinganaud G., Bourcier F., Buisseret-Delmas C., Buisseret P. Primary trigeminal afferents to the vestibular nuclei in the rat: Existence of a collateral projection to the vestibulo-cerebellum. Neurosci. Lett. 1999;264:133–136. doi: 10.1016/S0304-3940(99)00179-2. [PubMed] [CrossRef] [Google Scholar] [Ref list]
- ↑ 16.0 16.1 Bracco P., Deregibus A., Piscetta R. Effects of different jaw relations on postural stability in human subjects. Neurosci. Lett. 2004;356:228–230. doi: 10.1016/j.neulet.2003.11.055.
- ↑ 17.0 17.1 17.2 Manfredini D., Castroflorio T., Perinetti G., Guarda-Nardini L. Dental occlusion, body posture and temporomandibular disorders: Where we are now and where we are heading for. J. Oral Rehabil. 2012;39:463–471. doi: 10.1111/j.1365-2842.2012.02291.x.
- ↑ 18.0 18.1 Sakaguchi K., Mehta N.R., Abdallah E.F., Forgione A.G., Hirayama H., Kawasaki T., Yokoyama A. Examination of the relationship between mandibular position and body posture. Cranio. 2007;25:237–249. doi: 10.1179/crn.2007.037.
- ↑ 19.0 19.1 Cuccia A., Caradonna C. The relationship between the stomatognathic system and body posture. Clinics. 2009;64:61–63. doi: 10.1590/S1807-59322009000100011.
- ↑ 20.0 20.1 20.2 Marchena-Rodríguez A., Moreno-Morales N., Ramírez-Parga E., Labajo-Manzanares M.T., Luque-Suárez A., Gijon-Nogueron G. Relationship between foot posture and dental malocclusions in children aged 6 to 9 years. A cross-sectional study. Medicine. 2018;97:e0701. doi: 10.1097/MD.0000000000010701
- ↑ 21.0 21.1 21.2 Iacob S.M., Chisnoiu A.M., Buduru S.D., Berar A., Fluerasu M.I., Iacob I., Objelean A., Studnicska W., Viman L.M. Plantar pressure variations induced by experimental malocclusion—A pilot case series study. Healthcare. 2021;9:599. doi: 10.3390/healthcare9050599.
- ↑ 22.0 22.1 Michelotti A., Buonocore G., Farella M., Pellegrino G., Piergentili C., Altobelli S., Martina R. Postural stability and unilateral posterior crossbite: Is there a relationship? Neurosci. Lett. 2006;392:140–144. doi: 10.1016/j.neulet.2005.09.008.
- ↑ 23.0 23.1 23.2 23.3 Perinetti G., Contardo L., Silvestrini-Biavati A., Perdoni L., Castaldo A. Dental malocclusion and body posture in young subjects: A multiple regression study. Clinics. 2010;65:689–695. doi: 10.1590/S1807-59322010000700007.
- ↑ 24.0 24.1 24.2 Scharnweber B., Adjami F., Schuster G., Kopp S., Natrup J., Erbe C., Ohlendorf D. Influence of dental occlusion on postural control and plantar pressure distribution. Cranio. 2017;35:358–366. doi: 10.1080/08869634.2016.1244971.
- ↑ 25.0 25.1 Isaia B., Ravarotto M., Finotti P., Nogara M., Piran G., Gamberini J., Biz C., Masiero S., Frizziero A. Analysis of dental malocclusion and neuromotor control in young healthy subjects through new evaluation tools. J. Funct. Morphol. Kinesiol. 2019;4:5. doi: 10.3390/jfmk4010005.
- ↑ 26.0 26.1 Michalakis K.X., Kamalakidis S.N., Pissiotis A.L., Hirayama H. The Effect of clenching and occlusal instability on body weight distribution, assessed by a postural platform. BioMed Res. Int. 2019;2019:7342541. doi: 10.1155/2019/7342541.
- ↑ 27.0 27.1 Julià-Sánchez S., Álvarez-Herms J., Cirer-Sastre R., Corbi F., Burtscher M. The influence of dental occlusion on dynamic balance and muscular tone. Front. Physiol. 2020;10:1626. doi: 10.3389/fphys.2019.01626.
- ↑ Pacella E., Dari M., Giovannoni D., Mezio M., Caterini L., Costantini A. The relationship between occlusion and posture: A systematic review. Orthodontics. 2017;8:WMC005374.
- ↑ Moon H.J., Lee Y.K. The relationship between dental occlusion/temporomandibular joint status and general body health: Part 1. Dental occlusion and TMJ status exert an influence on general body health. J. Altern. Complement. Med. 2011;17:995–1000. doi: 10.1089/acm.2010.0739.
- ↑ Souza J.A., Pasinato F., Correa E.A., da Silva A.M. Global body posture and plantar pressure distribution in individuals with and without temporomandibular disorder: A preliminary study. J. Manip. Physiol. Ther. 2014;37:407–414.
- ↑ Ferrillo M., Marotta N., Giudice A., Calafiore D., Curci C., Fortunato L., Ammendolia A., de Sire A. Effects of occlusal splints on spinal posture in patients with temporomandibular disorders: A systematic review. Healthcare. 2022;10:739. doi: 10.3390/healthcare10040739.
- ↑ Saccucci M., Tettamanti L., Mummolo S., Polimeni A., Festa F., Tecco S. Scoliosis and dental occlusion: A review of the literature. Scoliosis. 2011;6:1–15. doi: 10.1186/1748-7161-6-15.
- ↑ Sforza C., Tartaglia G.M., Solimene U., Morgan V., Kaspranskiy R.R., Ferrario V.F. Occlusion, sternocleidomastoid muscle activity, and body sway: A pilot study in male astronauts. Cranio. 2006;24:43–49. doi: 10.1179/crn.2006.008
- ↑ Michelotti A., Buonocore G., Manzo P., Pellegrino G., Farella M. Dental occlusion and posture: An overview. Prog. Orthod. 2011;12:53–58. doi: 10.1016/j.pio.2010.09.010.
- ↑ Ishizawa T., Xu H., Onodera K., Ooya K. Weight distributions on soles of feet in the primary and early permanent dentition with normal occlusion. J. Clin. Pediatr. Dent. 2005;30:165–168. doi: 10.17796/jcpd.30.2.8x4727137678061m.
- ↑ Bernabé E., Sheiham A., de Oliveira C.M. Condition-specific impacts on quality of life attributed to malocclusion by adolescents with normal occlusion and Class I, II and III malocclusion. Angle Orthod. 2008;78:977–982. doi: 10.2319/091707-444.1
- ↑ 37.0 37.1 37.2 Okeson J.P. Management of Temporomandibular Disorders and Occlusion.Mosby; Maryland Heights, MO, USA: 2019.
- ↑ 38.0 38.1 Lombardo G., Vena F., Negr P., Pagano S., Barilotti C., Paglia L., Colombo S., Orso M., Cianetti S. Worldwide prevalence of malocclusion in the different stages of dentition: A systematic review and meta-analysis. Eur. J. Paediatr. Dent. 2020;21:115–122.
- ↑ Kawala B., Szumielewicz M., Kozanecka A. Are orthodontists still needed? Epidemiology of malocclusion among polish children and teenagers in last 15 years. Dent. Med. Probl. 2009;46:273–278