Difference between revisions of "2° Caso clinico: Cavenoma pineale"
| Line 1: | Line 1: | ||
<div class="homepage-container"> | |||
{{main menu it | |||
|link to German= Hauptseite | |||
|link to Spanish= Pàgina Principal | |||
|link to French= Page d'accueil | |||
|link to English= Main Page | |||
}} | |||
{{Versions | {{Versions | ||
| en = 2° Clinical case: Pineal Cavernoma | | en = 2° Clinical case: Pineal Cavernoma | ||
Revision as of 12:31, 21 February 2024
2° Caso clinico: Cavenoma pineale
Pochi studi hanno tentato di caratterizzare il dolore orofacciale (OP) associato al bruxismo (esaminare le caratteristiche neurobiologiche e fisiologiche dei muscoli mandibolari). Alcuni casi clinici e studi su piccola scala suggeriscono che alcuni farmaci legati ai sistemi dopaminergico, serotoninergico e adrenergico possono sopprimere o esacerbare il bruxismo. Inoltre, la maggior parte di questi studi farmacologici indica che varie classi di farmaci possono influenzare l'attività muscolare correlata al bruxismo, senza esercitare alcun effetto sullo OP. Pertanto, la sensibilizzazione del sistema nocicettivo del trigemino e l'effetto facilitante sui riflessi da stiramento mandibolare e sull'ipereccitabilità neurale sono fenomeni neurofisiopatogenetici correlabili al dolore nella regione craniofacciale. Tuttavia, fino ad ora, non è stata segnalata alcuna correlazione tra OP, disfunzione dei nuclei mesencefalici e facilitazione della nocicezione trigeminale, ad eccezione di uno studio clinico su un paziente affetto da cavernoma pineale, che ha evidenziato una relativa facilitazione del sistema nocicettivo trigeminale attraverso i riflessi.
Come anticipato, riprenderemo lo stesso linguaggio diagnostico presentato per la paziente Mary Poppins in modo che diventi un modello assimilabile e praticabile, cercheremo di sovrapporlo al presente caso clinico denominato 'Bruxer'. Il soggetto era un uomo di 32 anni affetto da marcato bruxismo notturno e diurno e OP cronico bilaterale prevalente nelle regioni temporoparietali, con maggiore intensità e frequenza a sinistra. .
Introduzione
Come anticipato nel capitolo 'Bruxismo' eviteremo di indicare questo disturbo come correlato esclusivamente dentale e cercheremo una descrizione più ampia ed essenzialmente più neurofisiologica facendo un breve excursus sui fenomeni distonici, sul 'Dolore Orofacciale' e solo successivamente considereremo il fenomeno 'bruxismo' vero e proprio. Successivamente si passerà alla presentazione del caso clinico.
La distonia è una contrazione muscolare involontaria, ripetitiva, prolungata (tonica) o spasmodica (rapida o clonica). Lo spettro delle distonie può coinvolgere varie regioni del corpo. Di interesse per i chirurghi orali e maxillofacciali sono le distonie cranio-cervicali, in particolare la distonia orofacciale (OFD). L'OFD è una contrazione involontaria e prolungata dei muscoli periorbitali, facciali, oromandibolari, faringei, laringei o cervicali.[1] L'OFD può coinvolgere i muscoli masticatori, facciali inferiori e della lingua, che possono causare trisma, bruxismo, apertura o chiusura involontaria della mascella e movimento involontario della lingua
L'eziologia dell'OFD è varia e comprende predisposizione genetica, lesioni al sistema nervoso centrale (SNC), traumi periferici, farmaci, stati metabolici o tossici e malattie neurodegenerative. Tuttavia, nella maggior parte dei pazienti, non è possibile identificare alcuna causa specifica. È stata trovata un'associazione tra disturbi temporomandibolari dolorosi (TMD), emicrania, cefalea di tipo tensivo e bruxismo notturno, sebbene l'associazione fosse significativa solo per l'emicrania cronica. L'associazione tra TMD dolorosi e bruxismo del sonno ha aumentato significativamente il rischio di emicrania cronica, seguita da emicrania episodica e cefalea di tipo tensivo episodica.[2]
Il bruxismo è il disturbo del movimento orale più frequente e può verificarsi nei soggetti durante la veglia e durante il sonno. È probabile che entrambe le forme abbiano eziologie diverse e la loro diagnosi e trattamento richiedono approcci diversi. Il trattamento è indicato quando il bruxismo provoca dolore al sistema masticatorio o porta a danni come l'usura dei denti o fratture di denti, restauri o persino di impianti. Una revisione mirata sull'eziologia del bruxismo[3] ha concluso che esiste un ruolo limitato per i fattori morfologici nell'eziologia del bruxismo, mentre i fattori psicologici (ad esempio lo stress) e i fattori fisiopatologici (ad esempio i disturbi nei sistemi di neurotrasmettitori centrali) sono maggiormente coinvolti.
Il dolore orofacciale (OP), compreso il dolore da TMD, esercita un effetto modulatore sui riflessi di stiramento mandibolare.[4] Studi elettrofisiologici hanno dimostrato che il dolore indotto sperimentalmente da iniezioni di soluzione salina ipertonica al 5% nel muscolo massetere provoca un aumento dell'ampiezza da picco a picco dello scatto mandibolare. Questo effetto facilitatore sembra essere correlato ad una maggiore sensibilità del sistema fusimotorio, che allo stesso tempo provoca rigidità muscolare.[5] Inoltre, numerosi studi su animali sul dolore muscolare indotto sperimentalmente hanno dimostrato che l'attivazione dei nocicettori muscolari influenza notevolmente le proprietà propriocettive dei fusi muscolari attraverso una via neurale centrale[6] e che il lavaggio della sostanza algogena locale provoca un ritorno alla normalità riflessi tendinei.
Tuttavia, pochi studi hanno tentato di caratterizzare il dolore associato al bruxismo (cioè, di esaminare le caratteristiche neurobiologiche e fisiologiche dei muscoli mandibolari). Alcuni casi clinici e studi su piccola scala suggeriscono che alcuni farmaci legati ai sistemi dopaminergico, serotoninergico e adrenergico possono sopprimere o esacerbare il bruxismo. Inoltre, la maggior parte di questi studi farmacologici indica che varie classi di farmaci possono influenzare l'attività muscolare correlata al bruxismo, senza esercitare alcun effetto sull'OP.[7]
Pertanto, la sensibilizzazione del sistema nocicettivo del trigemino e l'effetto facilitante sui riflessi da stiramento mandibolare e sull'ipereccitabilità del SNC sono fenomeni neurofisiopatogenetici correlabili al dolore nella regione craniofacciale. Tuttavia, fino ad ora, non è stata segnalata alcuna correlazione tra OP, disfunzione dei nuclei mesencefalici e facilitazione della nocicezione trigeminale, ad eccezione di uno studio clinico su un paziente affetto da cavernoma pontino, che ha evidenziato una relativa facilitazione del sistema nocicettivo trigeminale attraverso il riflesso delle palpebre.[8]
Caso Clinico
Come anticipato riprenderemo lo stesso linguaggio diagnostico presentato per la paziente Mary Poppins in modo che diventi un modello assimilabile e praticabile, e cercheremo di sovrapporlo al presente caso clinico denominato 'Bruxer'.
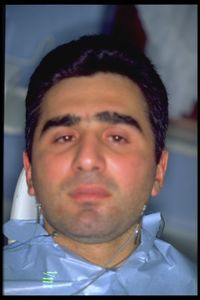
Il soggetto era un uomo di 32 anni affetto da marcato bruxismo notturno e diurno e OP cronico bilaterale prevalente nelle regioni temporoparietali, con maggiore intensità e frequenza a sinistra. L'esame neurologico ha mostrato una contrazione dei muscoli masseteri con pronunciata rigidità della mandibola, diplopia e perdita dell'acuità visiva nell'occhio sinistro, nistagmo dello sguardo sinistro con una componente rotatoria, papille con bordi sfocati e positività bilaterale di Babynski e riflessi tendinei policinetici in tutti quattro arti.
a quanto esposto nei precedenti capitoli dalla 'Introduzione' ai capitoli 'Logica del linguaggio medico' e all'ultimo capitolo 'Bruxismo', oltre alla complessità delle argomentazioni e alla vaghezza del linguaggio verbale, potremmo trovare ci troviamo di fronte ad una situazione clinica in cui sembra dominare uno dei contesti considerati.
(sembra ma....)
A differenza del paziente con 'Spasmo Emimasticatorio', il caso clinico del nostro povero 'Bruxer' mostra un fenomeno di sovrapposizione di proposizioni, asserzioni e frasi logiche nel contesto odontoiatrico e neurologico e apparentemente nessuno dei due ottiene un'assoluta e chiara compatibilità e coerenza . Questo ha delle ripercussioni nella clinica in cui tutti gli attori coinvolti (i medici legali) hanno ragione e contestualmente torto, rendendo la conclusione diagnostica inadeguata e pericolosa, ma vediamo passo dopo passo il processo nel suo complesso.
Significato dei contesti
In ambito odontoiatrico avremo le seguenti frasi ed affermazioni alle quali diamo un valore numerico per facilitare il trattamento, ovvero dove indica 'normale' e anomalia e quindi positività del referto:
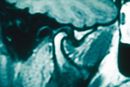
Referto RM negativo dell'ATM nella Figura 2, Normalità, negatività del referto
Referto assiografico negativo per tracciato condilare destro in Figura 3,Normalità, negatività del referto
Referto assiografico negativo per tracciato condilare sinistro in Figura 4,Normalità, negatività del referto
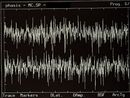
Diagramma di interferenza EMG simmetrico nella Figura 5,Normalità, negatività del referto
(ed è proprio qui che i contesti entrano in conflitto o meglio i risultati potrebbero non essere così decisivi)
Nel contesto neurologico avremo, perciò, le seguenti frasi ed asserzioni a cui diamo un valore numerico per facilitare la trattazione e cioè dove lo indica 'normalità' e 'anormalità e dunque positività del referto:
Presenza e simmetria dei Potenziali Evocati Motori delle Radici trigeminali in Figure 5, Normalità, negatività del referto
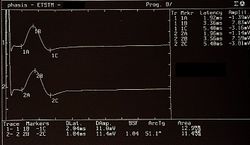
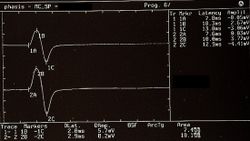
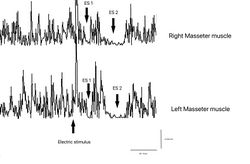
Presenza del jaw jerk con relativa asimmetria di ampiezza in Figure 6 Anormalità, negatività del referto* ( lo * è stato inserito per annotare una ambiguità del referto che andremo a descrivere dettagliatamente nella trattazione clinica)
Periodo silente elettrico e contestuale simmetria Figure 7, Normalità, negatività del referto
Demarcatore di coerenza
Come abbiamo descritto nel capitolo '1° Caso clinico: spasmo emimasticatorio' lo è un peso specifico clinico rappresentativo, complesso da ricercare e sviluppare perché varia da disciplina a disciplina e per patologie, indispensabile per non far collidere le asserzioni logiche e nelle procedure diagnostiche e fondamentale per inizializzare la decrittazione del codice in linguaggio macchina. In sostanza consente di confermare la coerenza di una asserzione contro un altro e viceversa, dando maggior peso alla gravità delle accuse e alla denuncia nel contesto opportuno.
Il peso del demarcazione , quindi, dà maggior significato alle asserzioni più gravi nel contesto clinico da cui derivano e quindi al di là della maggiore o minore positività delle asserzioni o che comunque sono sempre verificate e rispettate, queste devono essere validato in base alla gravità clinica intrinseca moltiplicando la media delle asserzioni e per uno dove indica 'bassa gravità' mentre 'alta gravità'.
Riassumendo nel nostro caso 'Bruxer' abbiamo quindi:
dove
media del valore delle affermazioni cliniche nel contesto odontoiatrico e quindi
media del valore delle affermazioni cliniche nel contesto neurologico e quindi
segnalazione di bassa gravità del contesto dentale
segnalazione di elevata gravità del contesto neurologico
dove il demarcatore di coerenza '' definirà il percorso diagnostico come segue
Come si vede nel nostro caso clinico 'Bruxer' abbiamo una leggerissima pendenza diagnostica verso il contesto neurologico che ci permette però di intravedere più una componente neurologica che dentale.
Lavata via la miriade di dati normativi riportati positivamente, che generano conflitto tra contesti, grazie al demarcatore di coerenza abbiamo un quadro molto più chiaro e lineare su cui approfondire l'analisi della funzionalità del Sistema Nervoso Centrale rispetto nel nostro caso clinico 'Bruxer' appare alquanto incuriosito dal basso peso diagnostico derivato dalle asserzioni neurologiche .
Questa cifra media deriva principalmente da un'ipotetica anomalia dell'ampiezza dello scatto della mandibola etichettata con un asterisco (*). Ne parleremo nella sezione dedicata a questo riflesso trigeminale.
Di conseguenza ci si può concentrare sull'intercettazione dei test necessari per decifrare il codice del linguaggio macchina che il SNC invia all'esterno convertito in linguaggio verbale che a prima vista sembrerebbe riguardare una sorta di iperreflessia dei riflessi tendinei. e in particolare lo scatto della mascella..[9][10][11] Per confermare questa ipotetica intuizione è necessario un brainstorming del tipo 'Cognitive Neural Network' abbreviato in 'RNC' presentato per la diagnosi del caso della nostra 'Mary Poppins' nel capitolo 'Codice cifrato: trasmissione efaptica'.
Tuttavia, attraverso questo primo processo diagnostico abbiamo fatto progressi perché, contrariamente al processo codificato nelle discipline odontoiatriche, stiamo intraprendendo un processo neurofisiologico per decifrare il codice del linguaggio macchina del "bruxismo".
Per non appesantire il discorso, tratteremo il secondo step diagnostico del modello Masticationpedia nel capitolo successivo intitolato 'Codice criptato: Ipereccitabilità del sistema trigeminale'.
- ↑ Thompson PD, Obeso JA, Delgado G, Gallego J, Marsden CD. Focal dystonia of the jaw and differential diagnosis of unilateral jaw and masticatory spasm. J Neurol Neurosurg Psychiatry. 1986;49:651–656. doi: 10.1136/jnnp.49.6.651. [PMC free article][PubMed] [CrossRef] [Google Scholar][Ref list]
- ↑ Fernandes G, Franco AL, Gonçalves DA, Speciali JG, Bigal ME, Camparis CM. Temporomandibular disorders, sleep bruxism, and primary headaches are mutually associated. J Orofac Pain. 2013;27(1):14–20. [PubMed] [Google Scholar] [Ref list]
- ↑ Lobbezoo F. Taking up challenges at the interface of wear and tear. J Dent Res. 2007;86(2):101–103. doi: 10.1177/154405910708600201.[PubMed] [CrossRef] [Google Scholar][Ref list]
- ↑ Dubner R, Ren K. Brainstem mechanisms of persistent pain following injury. J Orofac Pain. 2004;18(4):299–305. [PubMed] [Google Scholar] [Ref list]
- ↑ Wang K, Svensson P, Arendt-Nielsen L. Modulation of exteroceptive suppression periods in human jaw-closing muscles by local and remote experimental muscle pain. Pain. 1999;82(3):253–262. doi: 10.1016/S0304-3959(99)00058-5.[PubMed] [CrossRef] [Google Scholar][Ref list]
- ↑ Ro JY, Capra NF. Modulation of jaw muscle spindle afferent activity following intramuscular injections with hypertonic saline. Pain. 2001;92(1–2):117–127.[PubMed] [Google Scholar] [Ref list]
- ↑ Winocur E, Gavish A, Voikovitch M, Emodi-Perlman A, Eli I. Drugs and bruxism: a critical review. J Orofac Pain. 2003;17(2):99–111. [PubMed] [Google Scholar] [Ref list]
- ↑ Katsarava Z, Egelhof T, Kaube H, Diener HC, Limmroth V. Symptomatic migraine and sensitization of trigeminal nociception associated with contralateral pontine cavernoma. Pain. 2003;105(1–2):381–384.[PubMed] [Google Scholar] [Ref list]
- ↑ S Watanabe , H Mochizuki, I Nakashima, Y Itoyama. A case of primary Sjögren's syndrome with CNS disease mimicking chronic progressive multiple sclerosis.Rinsho Shinkeigaku. 1998 Jul;38(7):658-62.
- ↑ Ibrahim M Norlinah, Kailash P Bhatia, Karen Ostergaard, Robin Howard, Gennarina Arabia, Niall P Quinn. Primary lateral sclerosis mimicking atypical parkinsonism. Mov Disord. 2007 Oct.31;22(14):2057-62. doi: 10.1002/mds.21645.
- ↑ M Yoshida, N Murakami, Y Hashizume, A Takahashi. A clinicopathological study on 13 cases of motor neuron disease with dementia.Rinsho Shinkeigaku.1992 Nov;32(11):1193-202.


![{\displaystyle \delta _{n}=[0|1]}](https://wikimedia.org/api/rest_v1/media/math/render/svg/cd35df3912a48e5b0b70d9cd5b2e1bee432c3272)













![{\displaystyle \gamma _{n}=[0|1]}](https://wikimedia.org/api/rest_v1/media/math/render/svg/2f85d0ed73fa3e7903f0321e48668467c1277f4e)

















![{\displaystyle \tau =[0|1]}](https://wikimedia.org/api/rest_v1/media/math/render/svg/fbdc534cec0dcf1f070a551e40611eb83e8aca25)











