1° Caso clínico: Espasmo hemimasticatorio
En los capítulos anteriores hemos considerado la complejidad diagnóstica en medicina teniendo en cuenta especialmente algunos parámetros como las variables ocultas que sólo la evolución de los conocimientos básicos en el tiempo nos permitirán identificar y las dificultades para descifrar la señal cifrada que el Sistema Nervioso Central envía al exterior en forma de lenguaje verbal.
Por último, pero no menos importante, las limitaciones impuestas por una mentalidad determinista que reduce el conocimiento en contextos especializados al limitar su capacidad diagnóstica. Una mentalidad alternativa a la determinística que considere principalmente una lógica de lenguaje difuso y el importante aporte de la probabilidad cuántica nos permitiría ampliar los horizontes científico-clínicos y adentrarnos en una realidad mesoscópica.
En este capítulo, por tanto, abordaremos el diagnóstico de nuestra Mary Poppins siguiendo el proceso científico-clínico, evaluando las dificultades de implementación y el valor añadido del código cifrado identificado en la transmisión hepática.
Introducción
Por lo expuesto en los capítulos anteriores desde la 'Introducción' a los capítulos de 'Lógica del lenguaje médico', más allá de la complejidad de los argumentos y la vaguedad del lenguaje verbal, nos encontramos ante un dilema que del contexto en al que se remite a la paciente y en estos casos para nuestra pobre Mary Poppins parece dominar el contexto odontológico, dadas las afirmaciones positivas que reportan los exámenes clínicos y de laboratorio practicados a la paciente.
(parecería aparentemente pero ......)
El caso clínico de nuestra pobre Mary Poppins muestra toda la complejidad fisiopatológica y clínica pero sobre todo un fenómeno de superposición de proposiciones, enunciados y frases lógicas en el contexto odontológico y neurológico en el que un contexto obtiene compatibilidad y coherencia mientras que el otro incoherencia.
Básicamente, dada la compatibilidad y consistencia de la oración (contexto odontológico) con las aseveraciones derivadas del reporte del ensayo clínico , decir constantemente que el dolor orofacial es causado por un trastorno temporomandibular podría volverse incompatible si otro conjunto de declaraciones clínicas fueron consistentes con la oración (contexto neurológico) y contextualmente opuesto, desde un punto de vista diagnóstico, a
Por tanto, existiría una fuente de conflicto logístico entre los dos contextos especialistas con inevitable retraso diagnóstico, contaminando también el proceso de descifrado de la señal en el lenguaje máquina del Sistema Nervioso Central (SNC).
Lo que determinará la clave de acceso para decodificar el código encriptado en lenguaje máquina (SNC) y nos permitirá interceptar una línea de demarcación será un dato clínico y/o de laboratorio irrefutable llamado ,lo que confirmará o excluirá la consistencia de una afirmación que la otra. Es fundamental, en este punto, una sentencia (sentencia de demarcación) del tipo será:
¿Mary Poppins tiene un trastorno neuromotor o un trastorno temporomandibular?
Te explicamos este paso en detalle:
Recuerda que da 'La lógica del lenguaje clásico' esto demuestra:
- Un conjunto de oraciones, y un número de otros enunciados son lógicamente compatibles si, y sólo si, la unión entre ellos es consistente
- Un conjunto de oraciones, y un número de otros enunciados son lógicamente compatibles si, y sólo si, la unión entre ellos es inconsistente
Importancia de los contextos
Ahora bien, para el contexto odontológico tendremos las siguientes oraciones y afirmaciones a las cuales le damos un valor numérico para facilitar el tratamiento y es decir dónde indica 'normalidad' y 'anormalidad' y por lo tanto la positividad del informe:
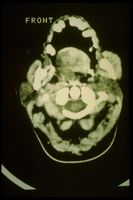
Informe radiológico positivo de la ATM en la Figura 2, Anormalidad, positividad del informe
Informe de TC positivo de la ATM en la Figura 3, Anormalidad, positividad del informe
Informe axiográfico positivo de los trazos condilares en la Figura 4, Anormalidad, positividad del informe
Patrón de interferencia EMG asimétrico en la Figura 5, Anormalidad, positividad del informe
La frase (contexto dental) con un número De otros lógicamente compatibles aseveraciones determinan la unión y coherencia entre ellas y se representan con un formalismo matemático para facilitar la dialéctica diagnóstica de la siguiente forma:
que representa el promedio de las declaraciones individuales reportadas. La media se diseñó porque muchas veces puede pasar que algunas pruebas den respuestas negativas a las que dar el valor
El resultado en este caso es y al mismo tiempo deriva el enunciado coherente de la oración en el que se argumenta que la sintomatología de la paciente Mary Poppins está determinada por la presencia de una DTM.
(y es precisamente aquí donde los contextos entran en conflicto)
En el contexto neurológico, por tanto, tendremos las siguientes frases y afirmaciones a las que damos un valor numérico para facilitar el tratamiento y que es dónde indica 'normalidad' y 'anormalidad' y por lo tanto la positividad del informe:
Ausencia de reflejo mandibular en las Figuras 6, Anormalidad, positividad del informe
Ausencia del periodo maseterino silente en las Figuras 7, Anormalidad, positividad del informe
Hipertrofia del masetero derecho en la TC en las Figuras 8, Anormalidad, positividad del informe
Ahora, en consecuencia, también sentencia con un numero de otras sentencias lógicamente compatibles determinar la unión y coherencia entre ellos y la representación formal será similar a la del contexto odontológico:
con afirmación contextual coherente de oración en el que se argumenta que la sintomatología de la paciente Mary Poppins tiene una causa neuromotora y las consecuencias clínicas de tipo masticatorio oclusal no son otra cosa que consecuencia del daño neuropático.
Demarcador de coherencia
El es un peso específico clínico representativo, complejo de investigar y afinar porque varía de una disciplina a otra y por patologías, fundamental para no hacer chocar aseveraciones lógicas y en los procedimientos de diagnóstico y esencial para inicializar el descifrado del código de comunicación lógica. Básicamente te permite confirmar la consistencia de una unión. con respecto a otro y viceversa, dando mayor peso a la severidad de las declaraciones y del informe en el contexto adecuado.
En ocasiones el médico se encuentra ante una serie de informes positivos a los que dar el debido peso, debe considerar la positividad de un informe que destaque, por ejemplo, no puede tener el mismo peso una remodelación osteoarticular de la ATM que la positividad de un informe que confirme un retraso de latencia de un reflejo del trigémino.
El peso de la demarcación , por lo tanto, otorga mayor significación a las afirmaciones más graves en el contexto clínico del que derivan y, por tanto, más allá de la positividad de la or aseveraciones que en todo caso siempre son verificadas y respetadas, estas deben ser multiplicadas por un dónde indica 'Gravedad baja' mientras 'Gravedad alta'.
En el contexto neurológico, se refiere a la presencia de retrasos y/o ausencia de latencia del reflejo mandibular, duración y/o ausencia del periodo silencioso maseterino así como otros parámetros que por el momento no es necesario describir. Un retraso superior al valor normativo o la ausencia de las citadas pruebas se considera como un peso específico grave y absoluto correspondiente a una valencia dominante respecto al otro contexto clínico.
Para recapitular tenemos por lo tanto:
dónde
promedio del valor de las declaraciones clínicas en el contexto dental y por lo tanto
promedio del valor de las declaraciones clínicas en el contexto neurológico y por lo tantoe
desempeño de baja severidad del contexto dental notificación de alta gravedad del contexto neurológico
donde el 'marcador de coherencia '' definirá la ruta de diagnóstico de la siguiente manera
Una vez que hemos eliminado la miríada de datos normativos informados positivamente, que generan conflictos entre contextos, gracias al marcador de coherencia tenemos un panorama mucho más claro y lineal sobre el que profundizar en el análisis de la funcionalidad del Sistema Nervioso Central. En consecuencia, podemos concentrarnos en interceptar las pruebas necesarias para descifrar el código de lenguaje máquina que envía el SNC convertido en lenguaje verbal.
transmisión efáptica
Con un poco de esfuerzo y paciencia por parte de lectores apasionados que han seguido todo el camino lógico, a veces aparentemente fuera de tema, hemos llegado a un cuadro clínico en el que el código a descifrar es inherente al daño neuromotor. En consecuencia, las claves de acceso al código, la que en sentido figurado corresponde al algoritmo exacto de descifrado, correspondería a la correcta elección de la prueba detectora de daños neuromotores.
Este es un punto en el que es fundamental inferir la intuición del clínico porque encontrar el algoritmo correcto para descifrar el código, después de los pasos de filtro antes mencionados que se han descrito para eliminar la interferencia de las afirmaciones, significa al menos elegir el diccionario correcto, por ejemplo. , el de la imagen (RM del cerebro en lugar del cuello); potenciales evocados acústicos y vestibulares (si se sospecha un scwannoma vestibular) o estudio electrofisiológico del trigémino (si se sospecha más de una afectación del trigémino).
En este iter clínico que hemos presentado, la elección del clínico de seguir la hoja de ruta electrofisiológica del trigémino de la que parte la positividad del ya se han derivado aseveraciones, por lo tanto, habiendo ya definido un cuadro de anomalía grave de ausencia del reflejo mandibular y del periodo silente maseterino en el lado derecho del paciente habrá que entender si el daño es intracraneal o extracraneal.
Para ello, el clínico utiliza una prueba de estimulación eléctrica del nervio masetero en la fosa infratemporal llamada sobre el músculo masetero con registro simultáneo del heterónimo en el musculo temporal[1]y una estimulación eléctrica transcraneal bilateral de las raíces motoras del trigémino denominadas, precisamente,, [2]
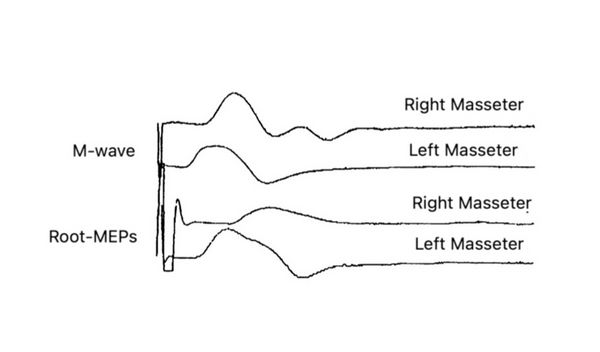
M-wave
Se estimuló eléctricamente el nervio masetero derecho en la fosa infratemporal (ver capítulo de procedimiento clínico: Código cifrado: Transmisión efáptica) con una técnica similar a la descrita por Macaluso & De Laat (1995).[3] Se administraron pulsos de cátodo cuadrado (0,1 ms) generados por un estimulador eléctrico (Neuropack X1, Nihon Kohden Corporation, Tokio, Japón) a través de un electrodo de aguja monopolar recubierto de teflón (TECA 902-DMG25, 53534) con una punta no aislada (diámetro 0,36 mm; área 0,28 mm2) insertada 1,5 cm a través de la piel debajo del arco cigomático y anterior a la articulación temporomandibular en la fosa infratemporal con descargas eléctricas de 0,5 - 5 mA y 0,1 ms. El ánodo era un electrodo de disco de Ag-AgCl no polarizable de superficie (DE 9,0 mm) colocado sobre el lóbulo de la oreja ipsolateral. La estimulación eléctrica del nervio masetero nunca produjo dolor y los sujetos solo percibieron contracción muscular. La posición correcta de los electrodos de estimulación fue monitoreada a lo largo de la sesión experimental verificando en línea el tamaño de la onda M en el músculo masetero. Las señales se registraron colocando electrodos de superficie en los músculos masetero y temporal y se filtraron a 10-2000 Hz y mediante electrodos de aguja concéntricos insertados en el músculo temporal anterior.
bRoot-MEPs
The trigeminal root was stimulated transcrally through high voltage, low impedance through an electrical stimulator (Neuropack X1, Nihon Kohden Corporation, Tokyo, Japan)) with the anode electrode positioned at the apex and the cathode approximately 10 cm laterally from the apex along a line vertex acoustic meatus. The electric field is believed to excite the trigeminal motor nerve fibers via the trancranial route, near their exit from the skull.[2][4] Also in this case, the response in the right masseter was markedly delayed (3.5 ms on the right side 2 ms on the left and dispersed. amplitude of the M-wave.
Having highlighted, through the execution of the and test, a delay in the conduction speed of the trigeminal nerve fibers generates the suspicion that it is a focal demyelination. This indicates that the problem is to be referred to the nervous component rather than to the muscular one, therefore, our attention should focus on the type of focal demyelination, extent of damage and presumably localization of the damage. The differential diagnosis at this point focuses on the type and area of the demyelinating damage, for example, if it is a damage exclusively referred to the masseterine motor nerve or the motor nerve of the temporal muscle is also involved, important for treatment with botulinum endotoxin. To resolve this doubt it is necessary to evoke a heteronymous response from recording on the temporal muscle.
H-wave
The arrangement is similar to that previously described with regard to the with the variant that the temporal muscle is recorded simultaneously with the stimulation of the masseterine nerve in the intratemporal fossa by a bipolar needle electrode. The stimulation must be gradually adapted in order to evoke both a from the masseter that a heteronymous from the temporal muscle.
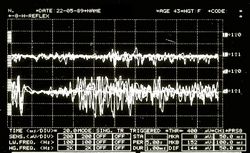
In our patient Mary Poppins, unfortunately, the neuromotor situation is quite complex and serious because to the infratemporal stimulation of the masseteral nerve we have a direct evoked response on the muscle ipsilateral to the stimulation (figure 10; ) and at the same time not a heteronymous response (figure 10; ) on the temporal muscle but rather a tonic asynchronous activity (Figure )
This neurophysiopathological phenomenon is called 'Ephaptic transmission' and allows us to confirm the presence of demyelinating lesions also of the motor nerve of the temporal muscle.
As previously mentioned and in order not to burden the topic, the detailed description of the 'Hephaptic' phenomenon will be treated in the chapter 'Encrypted code: Ephaptic transmission' in order to better understand the physiological responses of heteronymous by pathological ones.

Conclusions
Following this step by step path we have demonstrated a peripheral motor nerve injury as originally proposed by Kaufman.[5] Conduction studies have shown a slowing of conduction in the extracranial course of masticatory nerve fibers without a reduction in the amplitude of and obviously EMG signs of chronic denervation. The temporal muscle biopsy appeared histologically normal.
The absence of the jaw jerk on the diseased side indicates damage to the large diameter afferent fibers () from the neuromuscular spindles. A lesion of few afferents could easily abolish the jaw jerk.[6]
Muscle nerve damage would not be explained only because patients with Hemimasticatory Spasm (HMS) do not have sensory disturbances but also because they often only have spasms in one or two levator mandibular muscles. These observations argue against damage to the motor root or to the intracranial portion of the mandibular nerve where the motor bundles are closely grouped,[7] favoring damage to the individual muscle nerves that pass through the infratemporal fossa.
The mechanism of involvement of facial paroxysmal involuntary activity has been discussed by Kaufnan[5] and by Thompson and Carroll[8] who emphasized the close similarity between hemimasticatory and hemifacial spasm.
In EMG, these prolonged spasms fit perfectly into the description of cramps, that is, discharges of irregular motor units that progressively increase, leading to the recruitment of much of the muscle of synchronous discharges at speeds of 40 to 60 Hz.[9] Common to hemifacial spasm and cramps however, ectopic EMG activities can also be detected.
This could be responsible for the high frequency of EMG discharges at a frequency of 100-200 Hz and the synchronization of the entire muscle or multiple muscles, and post-activity. The synchronization could be explained by the lateral spread of discharges from adjacent nerve fibers,[10][11] generating a local re-excitation circuit. Posthumous EMG activity consists of paroxysmal discharges that may follow a voluntary orthodromic contraction or antidromic impulses,[12][13] and is attributed to self-excitation of the same axons after the passage of an impulse.
In our patient Mary Poppins we observed a synchronization of the whole or a large part of the muscle involved in the spasm (fig 10, EMG); the self-excitation is evidenced by the recording of the evoked discharges following the response of the stimulation of the chewing nerves (Fig. 10, E). These results support the hypothesis that spontaneous activity 'arises' in a demyelinated peripheral nerve, a phenomenon called hepaptic.[13]
In conclusion, the patient was affected by 'Hemimasticatory Spasm' mainly focused on the right masseter muscle but with indirect diffusion of the phenomenon to the right temporal muscle probably due to hepaptic activity due to the demyelination of the masticatory motor nerves in the infratemporal fossa. Botulinum endotoxin therapy was started immediately with total regression of the disease 10 years later.
(we will try to describe it in the chapter 'Crypted code: Ephaptic transmission' at the end of the section 'Hemasticatory spasm')
- ↑ Cruccu G, Truini A, Priori A, «Excitability of the human trigeminal motoneuronal pool and interactions with other brainstem reflex pathways», in J Physiol, The Physiological Society, 2001».
PMID:11230527 - PMCID:PMC2278464
DOI:10.1111/j.1469-7793.2001.0559i.x - ↑ 2.0 2.1 Frisardi G, «The use of transcranial stimulation in the fabrication of an occlusal splint», in J Prosthet Dent, Mosby, Inc - Elsevier, 1992».
PMID:1501190
DOI:10.1016/0022-3913(92)90345-b - ↑ Macaluso G, De Laat A. H-reflexes in masseter and temporalis muscle in man. Experimental Brain Research. 1995;107:315–320. [PubMed] [Google Scholar] [Ref list]
- ↑ G Frisardi, P Ravazzani, G Tognola, F Grandori. Electric versus magnetic transcranial stimulation of the trigeminal system in healthy subjects. Clinical applications in gnathology. J Oral Rehab.1997 Dec;24(12):920-8.doi: 10.1046/j.1365-2842.1997.00577.x.
- ↑ 5.0 5.1 Kaufman MD. Masticatory spasm in facial hemiatrophy. Ann Neurol 1980;7:585-7.
- ↑ Cruccu G, Inghilleri M, Fraioli B, Guidetti B, et al. Neurophysiologic assessment of trigeminal function after surgery for trigeminal neuralgia. Neurology 1987; 37:631-8.
- ↑ Pennisi E, Cruccu G, Manfredi M, Palladini G. Histometric study of myelinated fibers in the human trigeminal nerve. J Neurol Sci 1991;105:22-8.
- ↑ Thompson PD, Carroll WM. Hemimasticatory spasm: a peripheral paroxysmal cranial neuropathy? J Neurol NeurosurgPsychiatry 1983;46:274-6.
- ↑ Kimura J. Electrodiagnosis in diseases of nerve and muscle: principles and practice, 2nd edn. Philadelphia: FA Davis 1989.
- ↑ Nielsen VK. Pathophysiology of hemifacial spasm: II. Lateral spread of the supraorbital nerve reflex. Neurology 1984;34:427-31.
- ↑ Thompson PD. Stiff people. In Fahn S, Marsden CD, eds. Movement disorders 3. London: Butterworths, 1993: 367-99.
- ↑ Auger RG. Hemnifacial spasm: clinical and electrophysio- logic observations. Neurology 1979;29: 1261-72.
- ↑ 13.0 13.1 Nielsen VK. Pathophysiology of hemifacial spasm: I. Ephaptic transmission and ectopic excitation. Neurology 1984;34:418-26.
particularly focusing on the field of the neurophysiology of the masticatory system










![{\displaystyle \delta _{n}=[0|1]}](https://wikimedia.org/api/rest_v1/media/math/render/svg/cd35df3912a48e5b0b70d9cd5b2e1bee432c3272)















![{\displaystyle \gamma _{n}=[0|1]}](https://wikimedia.org/api/rest_v1/media/math/render/svg/2f85d0ed73fa3e7903f0321e48668467c1277f4e)











![{\displaystyle \tau =[0|1]}](https://wikimedia.org/api/rest_v1/media/math/render/svg/fbdc534cec0dcf1f070a551e40611eb83e8aca25)