Introduzione
Come ormai consueto nella presentazione di nuove sezioni di capitoli specifici è bene introdurre riferimenti recenti e documentati sull'argomento che in questo caso è il 'Dolore Orofacciale' ovviamente comprendente quello da Disordini Temporomandibolari. In questo senso possiamo riportare parzialmente una sintetica introduzione di Martina Ferrillo et al.[1] su cui faremo le prime riflessioni concettuali riportate dal nostro pensieroso Linus prima di procedere alla presentazioni dei casi clinici.
Le comorbilità dolorose orofacciali e del collo sono spesso associate al TMD.[2] Queste condizioni coesistenti (in particolare mal di testa, emicrania e dolore al collo) non solo sono altamente associate a TMD correlati al dolore cronico, ma aumentano anche il rischio del loro sviluppo.[3][4][5] La classificazione internazionale delle cefalee (ICHD)[6] e la DC/TMD[7]considerano rispettivamente le principali caratteristiche del dolore nella cefalea e nella TMD. Esistono diverse ipotesi che tentano di spiegare l'associazione tra TMD e mal di testa, tra cui la convergenza neuronale, la sensibilizzazione centrale e l'inibizione dei meccanismi di downregulation del dolore discendente.[8][9] La stretta relazione tra TMD, mal di testa e dolore al collo è stata recentemente valutata, non solo in termini di condivisione di meccanismi patogenetici e caratteristiche cliniche comuni, ma anche considerando che una condizione potrebbe influenzare o promuovere lo sviluppo di un'altra.[10][4][11] Queste condizioni possono causare dolore facciale e sono frequentemente associate allo sviluppo di allodinia craniofacciale durante l'esacerbazione dolorosa.[12] In effetti, il dolore in entrambe le condizioni è stato attribuito a comuni disfunzioni dei meccanismi centrali di regolazione del dolore.[13][14] D'altra parte, la concomitanza di TMD ed emicrania ha mostrato livelli peggiori di iperalgesia e allodinia cutanea, probabilmente a causa della sensibilizzazione del sistema nervoso centrale e periferico e della compromissione delle vie modulatorie discendenti del dolore.[15][16]
Tutto vero e tra l'altro molto coinvolgenti gli argomenti da un punto di vista intellettuale ma bisognerebbe tener in conto le serie di asserzioni poste come la convergenza neuronale, l'inibizione dei meccanismi di downregulation del dolore discendente,[8][9] la allodinia,[12] il concetto di misura che inevitabilmente incorporano una incertezza. Abbiamo riportato uno studio (Esplorare l'elettroencefalografia con un modello ispirato alla meccanica quantistica) molto interessante che ha dimostrato l'esistenza di un errore nella misura dello EEG definendo un analogo principio di indeterminazione di Heisenberg denominato della forma, modello quasi-quantistico che ha portato a un valore minimo costante su e di . Si noti che l'unità di è il risultato del campionamento dell'EEG a 250 Hz e della massa considerata come unità. Ciò ci dovrebbe far riflettere nel interpretare i risultati delle ricerche di laboratorio perchè, come vedremo nella presentazioni dei successivi casi clinici, l'errore diagnostico è dietro l'angolo. Bastano di errore nella misura specifica del distretto neuronale in esame per fare una diagnosi di Dolore Orofacciale quando invece si era in presenza di un tumore cerebrale che coninvolgeva lo stesso distretto nervoso.
Ci vuole, dunque, obiettività, umiltà scientifica e un cambio di forma mentis nell'interpretazione dei fenomeni biologici, argomento che affronteremo nella sezione 'Scienza Straordinaria'
In questa fase, però, è opportuno fare un pò di ordine dei contenuti riprendendo i riferimenti già anticipati riguardo alla classificazione del Dolore Orofacciale ed DTM ma in modo più specifico per affrontare i casi clinici a seguire.
I disturbi temporomandibolari (TMD) sono un gruppo di condizioni muscoloscheletriche e neuromuscolari che colpiscono i muscoli masticatori, l'articolazione temporomandibolare (TMJ) e le altre strutture associate.[7] Secondo i criteri diagnostici per il TMD (DC/TMD), come già riportato, nello 'Asse I', il TMD potrebbe essere suddiviso in disturbi intra-articolari, tra cui spostamento del disco, artralgia, artrite e artrosi e disturbi muscolari.[7] Questi ultimi sono definiti anche “TMD miogeni”, che possono essere ulteriormente classificati in: mialgia locale, se il dolore è localizzato durante la palpazione; dolore miofasciale, se il dolore si diffonde all'interno del territorio muscolare palpato; e dolore miofasciale con rinvio, se il dolore si diffonde oltre il confine dei muscoli masticatori.[7]
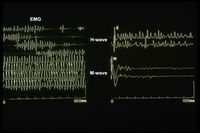
Riguardo ai “TMD miogeni” non è così semplice come appare alla descrizione dello RDC perchè come abbiamo evidenziato per la nostra povera paziente 'Mary Poppins' il dolore muscolare ed la destrutturazione ossea dell'ATM aveva occultato, in una logica di linguaggio classica, un danno organico molto più grave che al di là delle classificazioni si è potuto risolvere ( 10 anni dopo di pellegrinaggio da parte della pazienti tra specialisti vari). Soltanto acquisendo una logica di linguaggio macchina si è potuto interpretare il codice criptato della 'Trasmissione Efaptica'. Detto questo ben vengano le classificazione ma non l'utilizzo di una logica di linguaggio verbale che rimane, comunque, un fenomeno vago ed ambiguo. Le logiche di linguaggio formali come quella matematica è certa nel senso che l'equazione non ha soluzioni nell'insieme dei numeri reali, perché in questo insieme non esistono numeri il cui quadrato sia negativo. Si definisce allora il valore , chiamato unità immaginaria, che gode della seguente proprietà: Non esiste in matematica che l'equazione come invece succede nella diagnostica medica.Senza entrare in argomenti troppo specialistici che, comunque, affronteremo nella sezione 'Scienza Straordinaria' in una logica di linguaggio verbale l'incertezza è molto superiore a quella che si verifica in una logica di linguaggio macchina perchè la Poppins poteva essere affetta ( da come sono andate le cose) da mioalgia, DTM, vasculite, Morfea oppure da spasmo emimasticatorio mentre la 'Trasmissione efaptica' è rimane per sempre un danno organico non può essere . (Figura 1)
Una recente revisione sistematica e meta-analisi, con un campione combinato di 2518 soggetti, ha suggerito che la prevalenza di TMD potrebbe variare dal 25,2% al 34,9%,[17] con una predominanza della diagnosi di dolore miofasciale (10,3-15,4%) [2]. Mentre uno studio di Javed Ashraf et al.[18] utilizzando la metodologia bayesiana, mirava a esaminare l'associazione del dolore correlato a TMD con forti mal di testa (emicrania e TTH) per un periodo di follow-up di 11 anni rispetto all'approccio frequentista. Le statistiche frequentiste soffrono di alcune limitazioni, soprattutto la dipendenza da grandi dimensioni del campione per determinare con precisione le dimensioni dell'effetto.[19] Inoltre, contrariamente alla metodologia frequentista, le statistiche bayesiane non forniscono un valore di risultato (fisso) ma piuttosto un intervallo contenente il coefficiente di regressione.[20] Questi intervalli, detti intervalli credibili (CI), attribuiscono una probabilità alla migliore stima tra tutti i possibili valori delle stime dei parametri.[19]
Siamo d'accordo con le considerazione emerse nello studio di[18] perchè forse o per fortuna non saremo mai in grado di realizzare una logica di linguaggio formale come la matematica visto l'aleatorietà intrinseca ai modelli biologici. Anche i modelli di Bayes, però, incorporano un limite concettuale che se superato migliorerebbe il dato probabilistici e contestualmente il valore predittivo in uscita. In breve la formula di Bayes appare sotto questa forma:
Si può quindi notare che per calcolare il valore predittivo del test non basta conoscerne la sensibilità e la specificità, ma occorre conoscere anche la probabilità con cui la malattia colpisce la popolazione complessiva.
Senza entrare in argomenti specialistici cerchiamo di descrivere brevemente il razionale di questa affermazione facendo notare, principalmente le differenze tra una modello probabilistico classico e quantistico.
( per maggiori informazioni ma molto specialistiche vedi
La Probabilità Classica (CP) è stato formalizzato matematicamente da Kolmogorov (1933).[21] Questo è il calcolo delle misure di probabilità, in cui a ogni evento viene assegnato un peso non negativo . La proprietà principale di CP è la sua additività: se due eventi sono disgiunti, allora la probabilità di disgiunzione di questi eventi è uguale alla somma delle probabilità:
La Probabilità Quantistica (QP) è il calcolo delle ampiezze complesse o nel formalismo astratto vettori complessi. Pertanto, invece di operazioni su misure di probabilità si opera con vettori. Possiamo dire che QP è un modello vettoriale di ragionamento probabilistico. Ogni ampiezza complessa fornisce la probabilità in base alla regola di Born: la probabilità è ottenuta come quadrato del valore assoluto dell'ampiezza complessa.
(per la formalizzazione dello spazio di Hilbert, vedere la Sezione 3.2, formula (7)). Operando con ampiezze di probabilità complesse, invece dell'operazione diretta con le probabilità, si possono violare le leggi fondamentali di CP.
In CP, la formula della probabilità totale (FTP) è derivata utilizzando l'additività della probabilità e la formula di Bayes, la definizione di probabilità condizionata, ,.
Consideriamo una coppia di variabili casuali classiche discrete. Allora
Pertanto, nella CP la distribuzione di probabilità può essere calcolata dalla probabilità e dalle probabilità condizionate . Nella QP, la FTP classico è perturbato dal termine di interferenza (Khrennikov, 2010);[22] per le osservabili quantistiche dicotomiche e di tipo von Neumann, cioè date dagli operatori hermitiani e , la versione quantistica di FTP ha la forma:
Se il termine di interferenza è positivo, allora il calcolo QP genererebbe una probabilità maggiore della sua controparte CP data dal classico FTP (2). In particolare, questa amplificazione di probabilità è alla base della supremazia del calcolo quantistico. Esistono numerosi dati statistici provenienti dalla psicologia cognitiva, dal processo decisionale, dalla biologia molecolare, dalla genetica e dall'epigenetica che dimostrano che i biosistemi, dalle proteine e cellule (Asano et al., 2015b)[23] agli esseri umani (Khrennikov, 2010,[24] Busemeyer e Bruza, 2012[25]) usano questa amplificazione ed operano con aggiornamenti non CP. Continuiamo la nostra presentazione con tali esempi.
- ↑ Martina Ferrillo, Amerigo Giudice, Nicola Marotta, Francesco Fortunato,Daniela Di Venere,Antonio Ammendolia, Pietro Fiore, and Alessandro de Sire. Pain Management and Rehabilitation for Central Sensitization in Temporomandibular Disorders: A Comprehensive Review. Int J Mol Sci. 2022 Oct; 23(20): 12164. Published online 2022 Oct 12. doi: 10.3390/ijms232012164. PMCID: PMC9602546. PMID: 36293017
- ↑ Plesh O., Adams S.H., Gansky S.A. Temporomandibular joint and muscle disorder-type pain and comorbid pains in a national US sample. J. Orofac. Pain. 2011;25:190–198.
- ↑ Bender S.D. Orofacial pain and headache: A review and look at the commonalities. Curr Pain Headache Rep. 2014;18:400. doi: 10.1007/s11916-013-0400-5.
- ↑ 4.0 4.1 Botros J., Gornitsky M., Samim F., der Khatchadourian Z., Velly A.M. Back and neck pain: A comparison between acute and chronic pain-related Temporomandibular Disorders. Can. J. Pain. 2022;6:112–120. doi: 10.1080/24740527.2022.2067032.
- ↑ Ohrbach R., Fillingim R.B., Mulkey F., Gonzalez Y., Gordon S., Gremillion H., Lim P.-F., Ribeiro-Dasilva M., Greenspan J.D., Knott C. Clinical findings and pain symptoms as potential risk factors for chronic tmd: Descriptive data and empirically identified domains from the opera case-control study. J. Pain. 2011;12:T27–T45. doi: 10.1016/j.jpain.2011.09.001
- ↑ Headache Classification Committee of the International Headache Society (IHS) The International Classification of Headache Disorders; 3rd edition (beta version) Cephalalgia. 2013;33:629–808. doi: 10.1177/0333102413485658.
- ↑ 7.0 7.1 7.2 7.3 Schiffman E., Ohrbach R., Truelove E., Look J., Anderson G., Goulet J.P., List T., Svensson P., Gonzalez Y., Lobbezoo F., et al. Diagnostic Criteria for Temporomandibular Disorders (DC/TMD) for Clinical and Research Applications: Recommendations of the International RDC/TMD Consortium Network* and Orofacial Pain Special Interest Group† J. Oral Facial Pain Headache. 2014;28:6–27. doi: 10.11607/jop.1151
- ↑ 8.0 8.1 Matre D., Knardahl S. ‘Central sensitization’ in chronic neck/shoulder pain. Scand. J. Pain. 2012;3:230–235. doi: 10.1016/j.sjpain.2012.04.003.
- ↑ 9.0 9.1 Su M., Yu S. Chronic migraine: A process of dysmodulation and sensitization. Mol. Pain. 2018;14:1744806918767697. doi: 10.1177/1744806918767697.
- ↑ Chaves T.C., Dach F., Florencio L.L., Carvalho G.F., Gonçalves M.C., Bigal M.E., Speciali J.G., Bevilaqua-Grossi D. Concomitant Migraine and Temporomandibular Disorders are Associated With Higher Heat Pain Hyperalgesia and Cephalic Cutaneous Allodynia. Clin. J. Pain. 2016;32:882–888. doi: 10.1097/AJP.0000000000000369.
- ↑ Gonçalves D.A., Camparis C.M., Speciali J.G., Franco A.L., Castanharo S.M., Bigal M.E. Temporomandibular disorders are differentially associated with headache diagnoses: A controlled study. Clin. J. Pain. 2011;27:611–615. doi: 10.1097/AJP.0b013e31820e12f5.
- ↑ 12.0 12.1 Greenspan J.D., Slade G.D., Bair E., Dubner R., Fillingim R.B., Ohrbach R., Knott C., Diatchenko L., Liu Q., Maixner W. Pain sensitivity and autonomic factors associated with development of TMD: The OPPERA prospective cohort study. J. Pain. 2013;14:T63–T74.e746. doi: 10.1016/j.jpain.2013.06.007.
- ↑ Furquim B.D., Flamengui L.M., Conti P.C. TMD and chronic pain: A current view. Dental Press J. Orthod. 2015;20:127–133. doi: 10.1590/2176-9451.20.1.127-133.sar.
- ↑ Bevilaqua-Grossi D., Lipton R.B., Napchan U., Grosberg B., Ashina S., Bigal M.E. Temporomandibular disorders and cutaneous allodynia are associated in individuals with migraine. Cephalalgia. 2010;30:425–432. doi: 10.1111/j.1468-2982.2009.01928.x.
- ↑ Conti P.C., Costa Y.M., Gonçalves D.A., Svensson P. Headaches and myofascial temporomandibular disorders: Overlapping entities, separate managements? J. Oral Rehabil. 2016;43:702–715. doi: 10.1111/joor.12410.
- ↑ Furquim B.D., Flamengui L.M., Conti P.C. TMD and chronic pain: A current view. Dental Press J. Orthod. 2015;20:127–133. doi: 10.1590/2176-9451.20.1.127-133.sar.
- ↑ Bueno C.H., Pereira D.D., Pattussi M.P., Grossi P.K., Grossi M.L. Gender differences in temporomandibular disorders in adult populational studies: A systematic review and meta-analysis. J. Oral Rehabil. 2018;45:720–729. doi: 10.1111/joor.12661
- ↑ 18.0 18.1 Javed Ashraf,Matti Närhi, Anna Liisa Suominenand Tuomas Saxlin. Association of temporomandibular disorder-related pain with severe headaches—a Bayesian view. Clin Oral Investig. 2022; 26(1): 729–738. Published online 2021 Jul 5. doi: 10.1007/s00784-021-04051-y. PMCID: PMC8791898. PMID: 34224000
- ↑ 19.0 19.1 Buchinsky FJ, Chadha NK. To P or not to P: backing Bayesian statistics. Otolaryngol Head Neck Surg. 2017;157(6):915–918. doi: 10.1177/0194599817739260
- ↑ Depaoli S, van de Schoot R. Bayesian analyses: where to start and what to report. Eur Heal Psychol. 2014;16:75–84.
- ↑ Kolmogorov A.N. Grundbegriffe Der Wahrscheinlichkeitsrechnung Springer-Verlag, Berlin (1933)
- ↑ Khrennikov A. Ubiquitous Quantum Structure: From Psychology To Finances Springer, Berlin-Heidelberg-New York(2010)
- ↑ Asano M., Khrennikov A., Ohya M., Tanaka Y., Yamato I. Quantum Adaptivity in Biology: From Genetics To Cognition Springer, Heidelberg-Berlin-New York(2015)
- ↑ Khrennikov A. Ubiquitous Quantum Structure: From Psychology To Finances Springer, Berlin-Heidelberg-New York(2010)
- ↑ Busemeyer J., Bruza P. Quantum Models of Cognition and Decision Cambridge Univ. Press, Cambridge(2012)